
编译:张驰、AIZero、毅航、涂世文
在医院重症监护室(ICU),重症患者在病床上躺着,全身连接着各种机器设备,这些机器能提供患者全天候的照顾。
这种先进的医疗设备原本旨在让病人“活着”:静脉注射滴入血液,机械呼吸机将空气推入肺部。
患者身体绑定的传感器追踪心率变化,血压以及其他重要的信息,床边的监测器以波浪线的形式记录着各种数据的变化。当机器检测到某些记录的测量值超过正常值的范围时,会发出蜂鸣声和警报声通知医护人员过来检查潜在的问题,
虽然这个场景充满着高科技,但是还没有发挥出技术的最大的优势。每个机器负责监视身体的一个具体的部位,但是他们不会一起协同工作,大量的数据流并没有被捕捉并进行分析。并且对于ICU团队而言,让主要护理医生,护士,呼吸治疗师,药剂师和其他专家一直守护在病人的旁边监视也不太现实。
未来ICU将会充分的利用机器的功能,以及它们产生的持续数据流。这些监视器不会单独工作,它们会汇集这些信息给医生,从而展示患者的全面健康状况。并且这些信息也会进入AI系统中,自动调整设备参数来保证患者身体处于最佳状态。
在位于新泽西州霍博肯的Autonomous Healthcare公司,我们正为ICU设计构建一些初代AI 系统。这些技术旨在提供一些预警性的和细致入微的护理,就像一位专家每时每刻都陪在病人身边一样,仔细校准治疗。这些系统可以缓解重症监护室员工负担过重的压力。更重要的是,如果这项技术能帮助患者更快地离开ICU,就能降低医疗保健上大量的成本开销。我们首先主要针对美国的医院,但是随着人口老龄化和慢性病患病率的增加,我们的技术可以推广到全世界使用,
这项技术带来的好处是巨大的。在美国,ICUs是美国医疗系统中开销最大的一部分。大约每天有55000个病人在ICU中被照顾,每天成本在3000美元到10000美元之间。累计成本每年超过800亿美元。
随着婴儿潮一代进入老年阶段,ICU变得越来越重要了。今天,在美国的ICU里,超过一半的病人都是65岁以上的——预测人数会从2014年的4600万增长到2030年的7400万。欧洲和亚洲也有相同的趋势,这产生了一个世界性的难题。为了满足日益增长的急性护理需求,ICUs将增强其服务承载能力。培训更多的重症监护专家是其中一个解决方案,但自动化也是如此。这些人工智能设备并不会代替人类,AI系统可以成为医疗系统的一部分,让医生和护士在他们最被需要的时候发挥他们的技能。
呼吸更容易
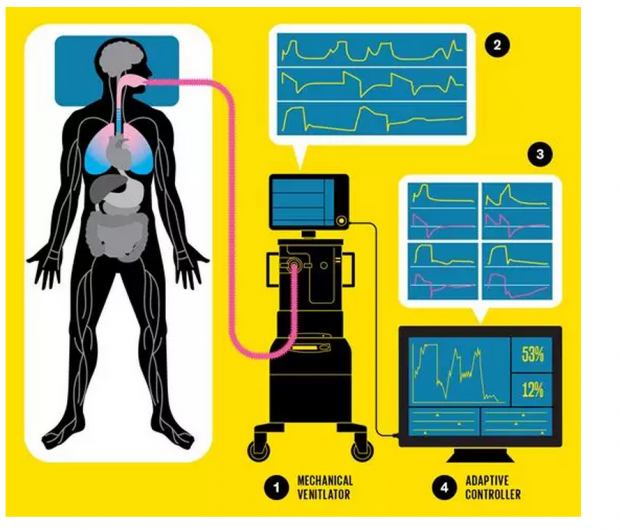
有严重呼吸疾病的患者会佩戴上机械呼吸机辅助进行呼吸[1]。这些机器把空气推入到患者肺部中,但呼吸节奏可能与患者自然呼吸的频率不一致,会导致患者实际在和呼吸机抗争。智能控制系统可以读取空气流动数据[2],以及通过机器学习算法实时识别不同呼吸异步类型[3]。在一个全自动给的系统中,自适应的控制器[4]将持续调整呼吸机的气流来保证与病人呼吸速率一致。作为走出迈向全自动化的一步,一类似的系统可能被用在ICU的决策支持工具中,为呼吸治疗医生提供参考建议。
在今天的ICU中,来自床边监视器获得的数据由于监视器显示屏每几秒更新一次而经常缺失。尽管一些先进的ICUs部门正在努力归档这些测量值,但他们仍然很难挖掘数据以获得临床见解。
人类医生通常既没有时间也没有工具去理解快速积累的数据。但是AI系统可以做到。它能够基于数据做出反应,例如调整参与关键ICU任务的机器。在Autonomous Healthcare,我们首先关注可以管理病人呼吸和体液的AI系统。当患者镇静或者患有肺衰竭时(一种常见的ICU病症),机械呼吸机就会发挥作用。仔细地体液管理可以保持适当的血液流入病人的循环系统中,也确保了所有的组织和器官获得重组的氧气。
我们的方法源于一个看似不太可能的领域:航空产业。我们两个人,Haddad and Gholami,是航天控制工程师。我们在乔治亚理工学院的航空航天工程学院会面,Haddad是动力系统和控制教授,Gholami以前是博士研究员。Bailey于21世纪初加入合作,当时他是埃默里大学医学院的麻醉学副教授。Haddad和Bailey首先研究了控制方法,以便在手术室自动化麻醉剂量和输出,我们在亚特兰大埃默里大学医院和乔治亚州盖恩斯维尔的东北乔治亚医疗中心进行了临床研究测试,随后,我们将注意力转移到ICU更复杂、更广泛的控制问题上。2013年,Haddad和Gholami成立了Autonomous Healthcare,将我们的AI系统商业化。Gholami是公司的首席执行官,Haddad是首席科学顾问,Bailey是首席医疗官。
航天航空是如何与医学相似的呢?因为这两个领域都涉及到当命悬一线时,巨大的数据需要被快速处理来做出决策,并且都要求许多任务同时完成来保证正常运行。尤其是,我们看到反馈控制系统在重症监护医学中的作用。这些技术使用算法和反馈机制通过感测,计算和驱动来修改工程系统的的行为。他们已经在飞行控制和空中交通管制的安全关键系统中普及开来。
然而,飞行器管理和病人管理之间存在着关键的区别。飞行器的设计与控制是基于完善的力学和空气动力学理论,而患者监测则涉及复杂的生物学系统运作和相互作用,况且这些作用方式我们至今尚未完全理解。
ICU中的呼吸管理则是只能管理很好的切入点。由于直接创伤,肺部感染,心力衰竭或脓毒血症等急性症状入侵ICU的患者,心肺功能的维持是需要的。呼吸机迫使空气进入患者肺部并允许肺部血液氧气交换。此设备可以向上级拨打电话并同时完成所有工作或协助患者呼吸。
人与机器之间的协调运作是一个微妙的事情。人体有自身的神经系统管理自主呼吸,当神经系统触发膈肌收缩并向下拉肺部,从而开始吸入空气。 呼吸机必须配合人体的自主呼吸; 它与患者在吸气呼气之间达成同步,并且与患者自然呼吸的空气量相匹配。
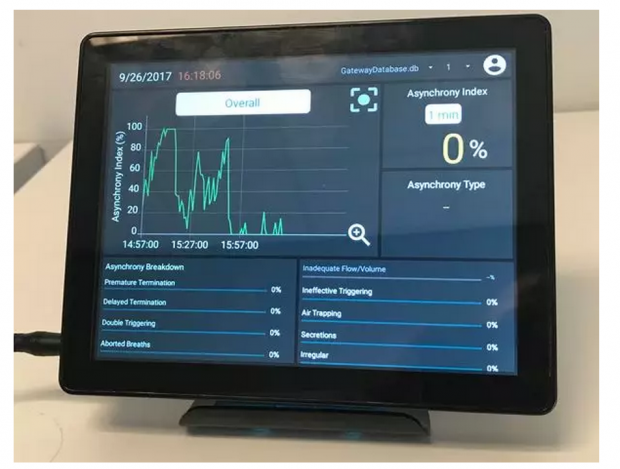
不幸的是,患者的身体需求与机器输送之间的不匹配非常常见,从而出现了患者“排斥呼吸机”的现象。例如,患者可能需要更多的时间来吸气,但呼吸机过早地转换到呼气。这类异步现象会增加患者对呼吸机的依赖时间,延长ICU的停留时间甚至使得患者的死亡概率大大增加。
但目前专家们并不清楚异步现象引发这些负面结果的原因。但显而易见的是患者呼气时,机器反而将空气推入肺部明显会引起患者不适。并且患者的呼吸肌会承受额外的工作量。在美国的ICU中,经历呼吸机异步现象的患者比例估计在12%至43%之间。
解决异步问题的第一步是监测自主呼吸。经验丰富的呼吸治疗师如果持续观察呼吸机显示屏上指示压力和流量的波形,就可以识别出不同类型的异步情况。但在ICU中,一名呼吸治疗师通常监督10名或更多患者,不可能一直监测所有患者。
在我们公司,我们设计了一个机器学习框架来复制专家对不同类型呼吸波形异步情况的判断。为了训练我们的系统,我们使用了呼吸机患者的波形数据集,其中每个波形都由一组临床专家进行评估。 我们的算法学习了不同异步波形的特征 - 例如特定时间点的波信号中的特定倾角。 在我们对算法性能的第一次评估中,我们专注于所谓的循环异步,这是最具挑战性的类型。呼吸机的呼气开始与患者自己的呼气不匹配。 我们的算法在检测新数据集中的循环异步的准确性与人类专家的准确性相一致。
我们现在正在东北乔治亚医疗中心的ICU测试该算法,实时监测患者的呼吸异步。该技术已被纳入临床决策支持系统,旨在帮助呼吸治疗师评估患者的需求。该框架还可以让研究人员更好地了解产生异步的根本原因及其对患者的影响。 我们的长期目标是设计出可根据患者呼吸需求自动调整的机械呼吸机,。
当您对ICU的场景进行想象时,心里的画面可能包括患者的床边悬挂着塑料袋,液体不断通过管道滴入静脉。大约75%的患者在ICU住院期间都需要进行静脉滴注。
然而,仅仅校准正确的流量远非精准医疗。跟踪患者的体液容量水平是一项艰巨的任务:现有的医疗传感器无法可以直接监测体液容量,因此医生们依赖间接指标,如血压和尿量。 患者需要的液体量取决于他们的疾病和和所使用的药物等。
Fluid Movements
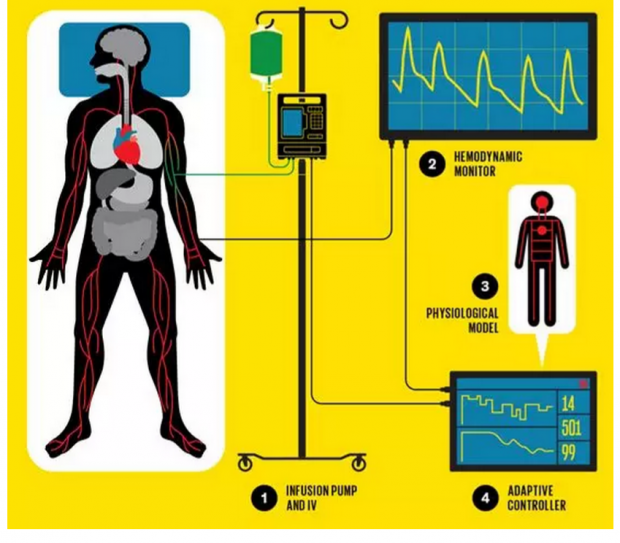
图释:ICU患者需要输液泵和静脉滴注输液【1】,因此获得精确的液体量至关重要。如果循环系统中的体液容量过低或过高,都可能会出现严重的并发症。在这个完全自主的循环控制系统中,智能控制系统【2】可以实时测量如动脉血压和心脏泵血量; 然后该系统将数据输入生理模型【3】该模型来模拟补液经过身体的血管和组织。自适应控制器【4】则根据模拟情况连续调节液体输入量来维持患者内环境稳定。最初,ICU医生可以将该技术用作决策支持系统来提供医疗指导。
对于脓毒血症患者来说,获得精确的补液量尤其重要。脓毒症是一种以全身炎症为特征的危及生命的综合症。在这些患者中,由于细菌毒素和细胞因子等作用引起血管扩张导致血压降低,血管通透性增加导致体液从微血管和毛细血管流失。最终会导致重要器官缺乏足够的血流量引起器官衰竭和患者死亡。医生对抗败血症则通过强心药、升压药以及补充足够的体液来维持患者内环境的稳定。
加入足够的液体很重要,但不要过多——过量会引起并发症,如肺水肿、肺部积液(可能会干扰呼吸)。研究表明,体液超负荷与更长的机械呼吸机停留时间、更久的住院时间、更高的死亡率有关。
因此,考虑到大多数患者的情况,医生的目标是将患者的体液维持在一定水平。医生们在ICU进进出出是为了通过检查血液中的混合气体并监测血压和尿量来确定患者是否稳定在目标水平。液体的添加时机和添加量是非常主观的,业界还没有“黄金标准”。
在这方面 AI可以做得更好,它不是根据大多数患者的情况制定大众化的决策,而是可以实时分析患者个体的各项生理指标,并根据患者的具体需求不断分配液体。
在Autonomous Healthcare,我们开发了一个全自动系统,该系统可以间接测量患者的液体水平(例如血压和每次心跳抽出的血液量的变化),然后将数据输入复杂的生理模型。我们的系统使用这些测量值来评估流体在人体血管和组织之间的移动方式,并在新测量值进入时不断调整参数,随后我们的专有自适应控制器据此来设置流量。
我们技术的一个优点是它关注控制工程师所谓的闭环系统稳定性,这意味着对正常状态的任何扰动都只会导致小而短暂的变化。许多工程应用使用可确保闭环稳定性的控制系统,例如,当飞机遇到强大的湍流时,自动驾驶系统会进行补偿以使振动保持最小,然而,大多数医疗设备的控制系统都没有这样的保证。如果医生判断脓毒症患者的液体水平急剧下降,他们可能会将大量液体推入血液中,可能过度补偿。
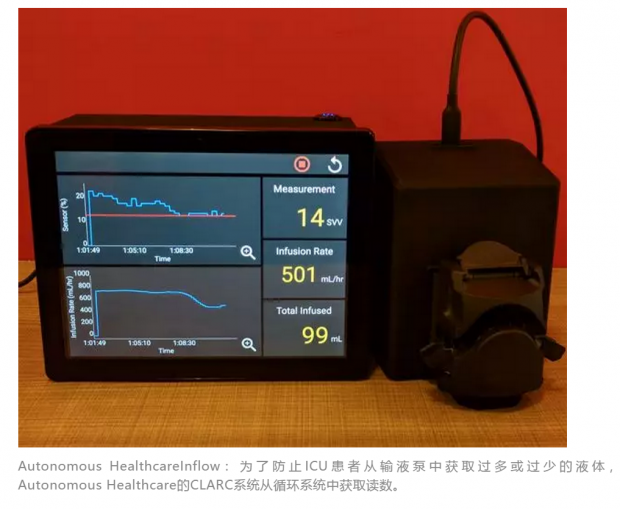
我们已经与兽医麻醉师和心血管生理学家William Muir合作测试了我们的自动化输液管理系统。我们的系统被用来来调节正在出血的狗的液体输注,结果成功地使狗保持稳定状态,对稳定状态的判断通过每次心跳泵送的血液量来衡量。
我们需要进行更多测试,以获得针对人类的全自动输液管理系统的监管批准。与我们在呼吸机管理方面的工作一样,我们可以从为ICU建立决策支持系统开始。这种“以人为中心”的循环系统将向临床医生提供信息和建议,随后临床医生可相应地调整输液泵的设置。
除了呼吸和输液管理,可自动化的患者关键护理还包括疼痛管理和镇静。在未来的ICU中,我们设想许多此类临床操作将由AI系统监控、协调和控制,AI系统将评估每个患者的生理状态并实时调整设备设置。
然而,要实现这一愿景,光靠工程师生产可依赖的技术是不够的。我们还必须通过医院许多的监管障碍和体制要求最终找到方法。显然,监管机构需要仔细审查任何新的自主医疗系统。我们建议监管机构使用汽车和航空航天工业中常用的两种测试框架。首先是计算机模拟试验,它通过计算机模拟测试算法,虽然这些测试仅在模拟基于高保真生理模型时才有用,但在某些应用中这已经成为可能。例如,FDA最近批准使用计算机模拟试验作为动物试验的替代品,以开发用于糖尿病患者的人工胰腺。
第二个有用的框架是硬件闭环测试,其中硬件代表感兴趣的对象,无论是喷气发动机还是人体循环系统。您可以在硬件平台上测试设备,比如一个自动流体泵,它将生成您在实际患者床边监护仪上看到的相同类型的数据。这些硬件闭环测试可以证明该设备在实时和实际环境中会表现良好。一旦这些技术被证明可以用作危重病人的替身,测试就可以在真正患者的身上开始了。
要将这些技术引入医院,最后一步是赢得医学界的信任。医学界是一个普遍保守的环境,而且他们有理由这么做。没有人想做出可能威胁到患者健康的事情。我们的方法是分阶段证明我们的技术:我们首先将决策支持系统商业化以展示其功效和效益,然后转向真正的自动化系统,随着人工智能的加入,我们相信ICU可以更智能、更安全、更健康。
本文出现在2018年10月的印刷版中,“ICU中的AI”。
关于作者
Behnood Gholami和Wassim Haddad是Autonomous Healthcare的联合创始人,总部设在新泽西州霍博肯市。Gholami现在是该公司的首席执行官。Haddad,IEEE研究员,担任董事会主席和首席科学顾问,他还是乔治亚理工学院航空航天工程学院动力系统和控制系统的教授。James M. Bailey是该公司的首席医疗官,他也是乔治亚州Gainesville的Northeast Georgia Physicians Group的重症监护医疗主任。
相关报道:
https://spectrum.ieee.org/biomedical/devices/ai-could-provide-momentbymoment-nursing-for-a-hospitals-sickest-patients
0
推荐



 京公网安备 11010502034662号
京公网安备 11010502034662号 